
Salud, inversiones y la creación del Ministerio de la Infraestructura
Salud, inversiones y la creación del Ministerio de la Infraestructura
La creación del nuevo ministerio constituye una propuesta del Gobierno actual para cerrar la brecha de infraestructura que afronta el Perú en las últimas décadas. Sin embargo, cabe cuestionarse si esta medida tendrá el impacto deseado.

El 28 de julio, la Presidenta de la República anunció la creación del Ministerio de la Infraestructura como la solución para garantizar de manera efectiva la rectoría, la planificación, el diseño, la ejecución y la operación de la infraestructura pública para los tres niveles de gobierno. ¿Será ésta la verdadera solución para mejorar la infraestructura de los servicios públicos de salud?
Evolución de la salud en el Perú
El objetivo de la inversión en infraestructura pública de salud es que la población acceda de manera oportuna a una oferta de servicios públicos de calidad para resolver sus problemas prioritarios de salud, principalmente los relacionados con enfermedades crónicas (diabetes, hipertensión, depresión o cáncer). Así, la proporción de población saludable se mantendría o incrementaría.
Sin embargo, las estadísticas oficiales muestran que, en el periodo 2016-2023, el porcentaje de la población general con problemas de salud crónicos se elevó de 38.2 % al 44.6 %, teniendo en cuenta que, en ese mismo periodo, la población del país aumentó de 30.4 millones a 33.7 millones. Ello concuerda con el incremento del total de años de vida saludable perdidos (Avisas) entre los años 2016 a 2019, debido sobre todo, a enfermedades crónicas, y que probablemente siga al alza.
Esta situación se explica en gran parte por el hecho que la brecha en infraestructura pública para salud continúa siendo significativa, producto de los siguientes factores.
El ciclo de inversión para la infraestructura
En el marco del Sistema Nacional de Programación Multianual y Gestión de Inversiones (Invierte.pe) y la Ley de Contrataciones del Estado, el ciclo de inversión para servicios públicos de salud para la atención de problemas de baja o mediana complejidad no debería durar más de tres años, desde su planeamiento hasta el inicio de su funcionamiento. En esa línea, el éxito en el desempeño de los gestores de inversión en infraestructura pública en salud debería medirse como mínimo en ese periodo.
No obstante, es conocido por todos que la duración de este ciclo se extiende a cinco o más años e incluye el recambio frecuente de los gestores a razón de dos o tres por año. Ejemplos son el Programa Nacional de Inversiones en Salud (Pronis) y el Programa de Creación de Redes Integradas de Salud (PCRIS), pertenecientes al Ministerio de Salud (Minsa). Durante el período 2019-2023, ambos padecieron cambios de gestión con doce y nueve coordinadores generales, respectivamente, en paralelo a las trece gestiones ministeriales del Minsa.
Ejecución de la inversión pública en salud
En el 2019, el presupuesto institucional modificado (PIM) anual para proyectos en salud en el Perú fue cercano a S/3385 millones y en el 2023, ascendió a S/5183 millones, un aumento superior al 50 %. En el período 2019-2023 se acumuló S/22 216 millones, sin embargo, se dejó S/7490 millones (33.7 %) sin usar, es decir S/.222.10 no-ejecutados per cápita. De este monto no ejecutado, el 60 % fue responsabilidad exclusiva de los Gobiernos regionales (Gores) y el 40 % restante, compartida entre el Gobierno nacional y los Gobiernos locales.
Por lo tanto, se evidencia una incapacidad de ejecución, sobre todo regional. Destacan los casos de los Gores de Arequipa, Ayacucho, Cajamarca, Cusco, Piura y Puno, que sumados son responsables de más de la mitad del monto total no ejecutado por los 25 Gores en el país.
Cuadro 1: Presupuesto institucional modificado (PIM) para proyectos de salud en Gobiernos regionales del Perú durante el periodo 2019-2023

En el caso del Gobierno nacional, para la ejecución del PIM acumulado en el periodo 2019-2023, participaron los sectores de la Presidencia del Consejo de Ministros (PCM), Salud (Minsa) y otros (Defensa, Interior, etc.), con los siguientes resultados:
Cuadro 2: Presupuesto institucional modificado (PIM) para proyectos de salud en el Gobierno nacional del Perú durante el periodo 2019-2023
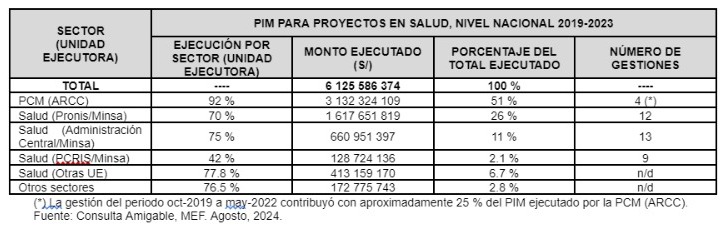
La ARCC/PCM, que no es propia del sector salud, fue la más efectiva en la ejecución y ejecutó casi el doble del monto ejecutado por el Pronis, que es la entidad especializada del Minsa para gestionar la inversión pública en ese sector. Un factor que parece estar relacionado es el número de gestiones en el período: cuatro en la ARCC frente a doce en el Pronis, es decir, a más cambios de gestión, menor ejecución
Sustento de la creación del nuevo ministerio
Con una limitada disponibilidad de recursos humanos especializados en la gestión de inversiones para servicios públicos, su concentración pareciera adecuada. Además, su organización y funcionamiento deben regirse bajo un sistema meritocrático, en el que se respeten los plazos adecuados de gestión y se garantice su autonomía.
Esta condición es imprescindible, sea cual fuere el espíritu del proyecto de ley para la creación del citado ministerio. No obstante, si bien se señala que su alcance será para los 3 niveles de gobierno, para su conformación solo se propone fusionar entidades del gobierno nacional. Ello no representaría una solución verdadera a la incapacidad de ejecución de proyectos en salud por parte de los Gores.
El fundamento técnico de la creación del nuevo ministerio se basa en el análisis del semestre enero-junio del 2024, en comparación con el mismo periodo del 2023, evaluando las inversiones en general, sin sectorizarlas y tomando en consideración indicadores como, por ejemplo: la pérdida de la vigencia de sus viabilidades/aprobaciones, la cantidad de viabilidades/aprobaciones realizadas, entre otros. Todo ello sin correlación con la ejecución de los montos de inversión ni con los resultados específicos, por ejemplo, en la salud de la población.
Impacto real en la inversión en infraestructura de salud
Los factores presentados como sustento técnico de la creación de esta nueva entidad, muy probablemente para el caso de salud, pueden explicarse por las siguientes causas reales:
- La incapacidad para ejecutar el presupuesto disponible para estas inversiones, sobre todo a nivel regional.
- Los cambios frecuentes de las gestiones y, por ende, los cambios en las prioridades de inversión.
- La corrupción en sus diversas formas.
- Una combinación de las anteriores
Estas son las causas que afectan la gestión de la inversión pública en salud y que impiden la mejora de la situación de salud de las personas, y no necesariamente se solucionarán con un nuevo ministerio.
Para lograrlo, es indispensable la decisión política sostenida para i) la designación responsable de funcionarios competentes y capacitados en la gestión de las diversas modalidades de inversión en infraestructura pública de salud, ii) el compromiso de garantizar su continuidad, así como de las políticas y prioridades de inversión en salud, incluyendo la inversión para la transformación digital en salud, y iii) un mayor control de la corrupción (micro y macro) en salud. ¿Crees que el nuevo ministerio será efectivo para revertir esta problemática? Déjanos tu opinión.
Aprende más con los programas del área de salud que ESAN tiene para ti.
La creación del Ministerio de Infraestructura implicaría fusionar entidades del Gobierno nacional, sin que ello constituya una solución real a la incapacidad de los Gobiernos regionales para ejecutar las inversiones en salud.
MBA por ESAN con mención en Finanzas y médico-cirujano de la Universidad Peruana Cayetano Heredia. Con 33 años de experiencia profesional en salud, a niveles público y privado, incluyendo la gestión integral de proyectos de salud y desarrollo social; 22 de ellos en el diseño, implementación, gestión y evaluación de innovaciones con Salud Digital en Perú, Panamá, Colombia, Paraguay y Ecuador, incluyendo la docencia en gestión de salud digital.
Participó activamente en la implementación y expansión nacional e internacional de ALERTA, la primera Red de Salud Digital para Vigilancia de Enfermedades de alcance nacional y de mayor vigencia. Docente de posgrado en salud desde el 2001, incluyendo docencia en gestión de salud digital en la Universidad ESAN, la Universidad de Ingeniería y Tecnología (UTEC) y la Universidad Peruana Cayetano Heredia.
- Docente en Gestión de Farmacia en la Historia Clínica Electrónica
- Docente en Gestión de salud digital e inteligencia artificial
- Docente en Gestión de salud digital e inteligencia artificial: desafíos y soluciones
- Docente en Optimización de Servicios de Salud con Telemedicina
- Docente en Programa de Alta Especialización en Gerencia de Servicios de Salud
- Docente en Programa de Alta Especialización en Gerencia de Servicios de Salud
Otros artículos del autor
La salud en el Perú aún tiene remedio: Más asociaciones público-privadas en salud
En los últimos 15 años, las políticas de gobierno han planteado de manera reiterada la participación del sector privado en el desarrollo social del país, incluido el sector salud, cuya situación aún es crítica. Casi el 100 % de los 9000 puestos, centros de salud y hospitales públicos presentan una inadecuada capacidad instalada y principalmente han sido manejados bajo gestión pública. Urge la mejora de su gestión, siendo una alternativa la mayor participación del sector privado, vía las asociaciones público-privadas (APP).
Inteligencia artificial: Por una salud más inteligente en el Perú
En los últimos meses se ha publicado mucha información sobre la inteligencia artificial (IA) y sus aplicaciones en diversos campos como la salud. Se pronostica que el mercado global de IA en salud podría ascender hasta los USD 222 billones para el 2031. ¿Cuán factible es su implementación para mejorar los servicios de salud en el Perú?
Inversión en salud: Hacia la transformación digital del sector
En el 2022, de los S/5 800 millones disponibles para inversión pública en salud, se dejó de ejecutar S/1 800 millones, especialmente por parte de los Gobiernos regionales y locales. A ese ritmo, ¿qué le espera al sector en este 2023?


